多発性硬化症と視神経炎スペクトラム障害について
多発性硬化症(MS)について
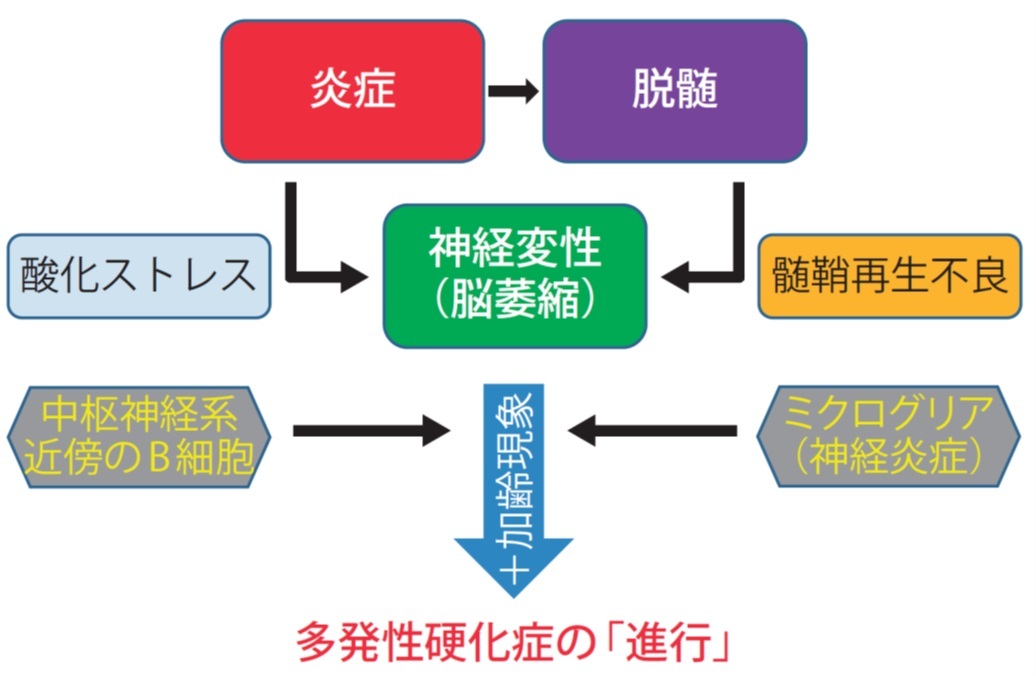
MSは、英語名(Multiple Sclerosis)の頭文字をとった略称です。
- 症状を現す原因となる病巣(脱髄斑)が大脳や脊髄などの神経組織に、いくつも、あちこちに散らばって、次々に出現したり消失したりする病気です。
- どこに病変ができるかによってさまざまな症状が起きます。
- 伝染する病気ではありません。
- 空間的多発性及び時間的多発性を満たす中枢神経系脱髄疾患のうち「原因不明」のもの:Schumacher Criteria
- 中枢神経系の慢性炎症性脱髄疾患で,自己免疫学的な機序が病態に関与
- MSの診断:特異的なマーカーがない→鑑別診断が重要
- 特徴:空間的・時間的に病変が多発(DIS+DIT)
疫学
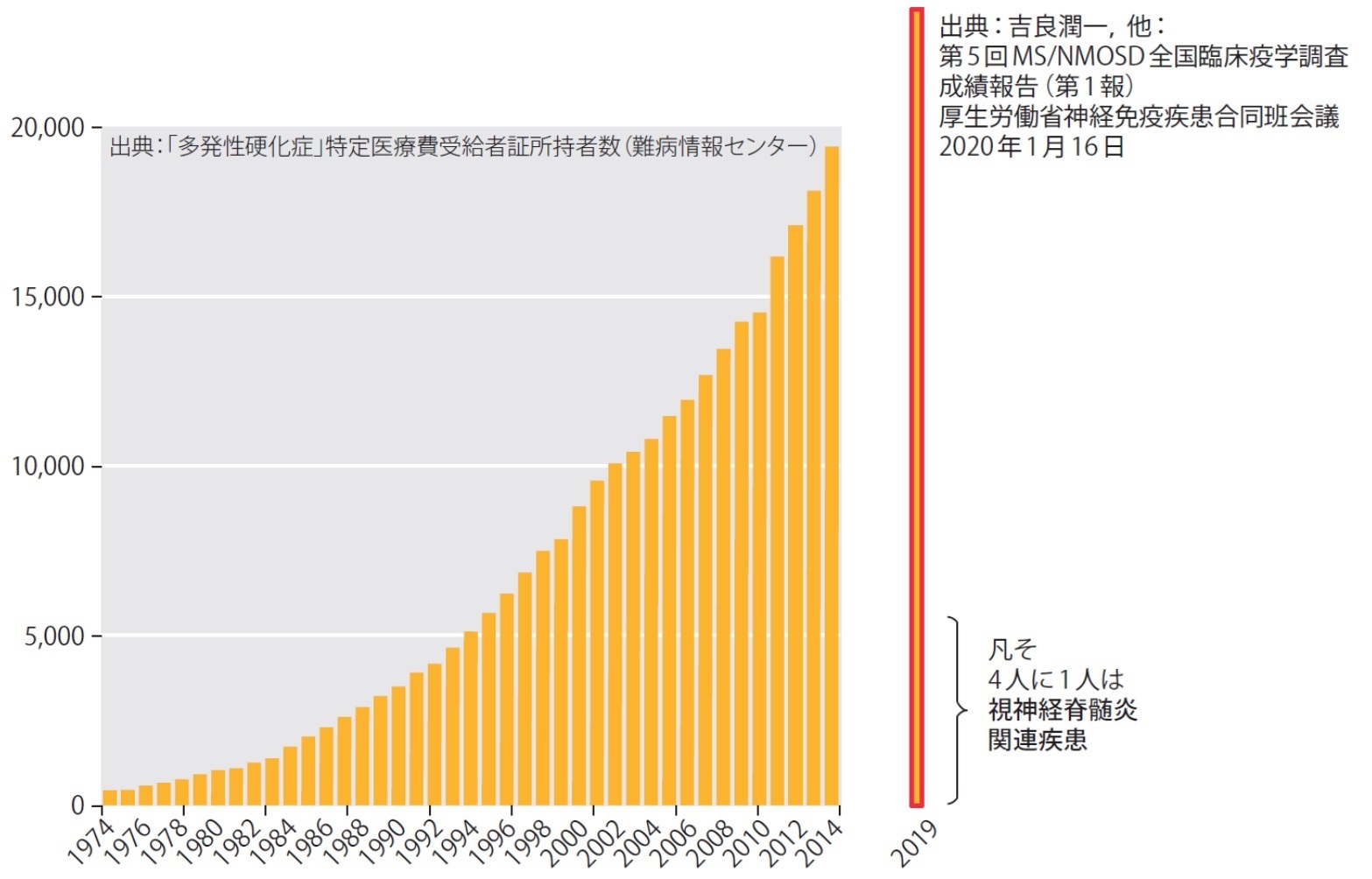
- 20〜40代に多く、男性よりも女性に多く発病
- アジア人より欧米人に多い
- 緯度の高い地方に多い.日照時間との関連の可能性
- 国内患者数は約17,000人で、毎年700人以上新しく発病
- 2000年代半ばに病因論的自己抗体として抗aquaporin 4抗体が発見
- →MSの約1/4はNMOSD
- 2014年を境に難病法へ移行→欠測値
- 2019年度に全国疫学調査→患者総数は増加
発症の原因
私たちの体は、免疫によってウイルスや細菌などの外敵から守られています。MSは、免疫が何らかのきっかけで自己のミエリンを外敵と見なし、攻撃することによって起こるのだと考えられています。そのきっかけが何かははっきりしておらず、いくつかの要因が関与しているとされています。
症状
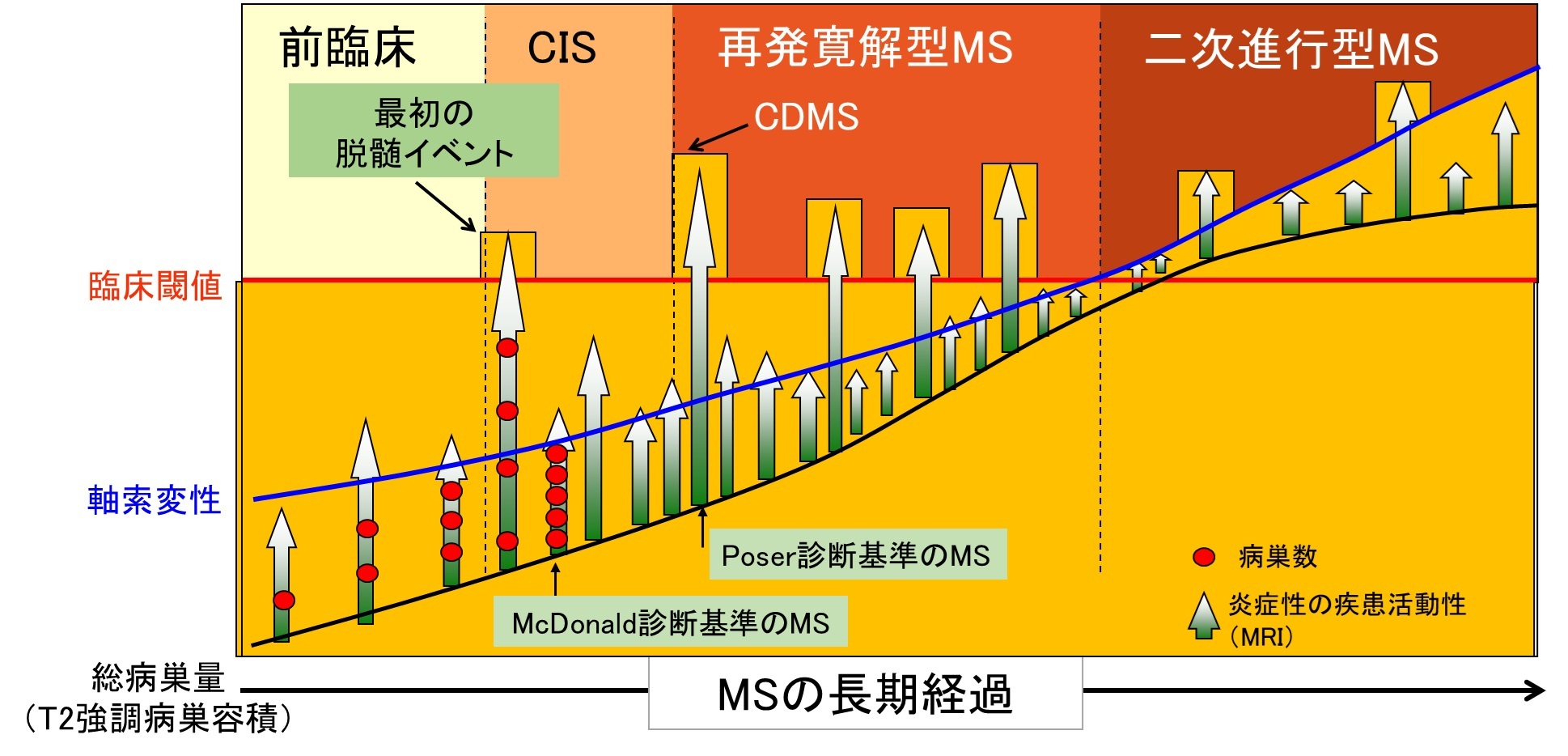
- ミエリンが壊された部位によって症状が決まります。
- 障害部位は人によって違う→症状はひとりひとり異なる
- 脳・脊髄、視神経のどこにでも起こり得る→非常に多くの症状
- 時期により、日ごと・時間ごとに変化
- よく見られる症状:視力障害、感覚障害、運動障害、しびれ、疲労、排尿障害、 ふるえ、物忘れなど
- 症状の程度もそれぞれ異なる.体温上昇により一時的に症状悪化あり
- MS =脳・視神経・脊髄と広範な中枢神経系に病変が存在
- 視力障害、運動・感覚障害,歩行障害など様々な症状
- 特徴的な症状:疾患特異性はない:
- MS の病型=再発寛解型,二次性進行型,一次性進行型,CIS
- それぞれの病型に活動性と進行性の有無が加味される
※図はTrapp BD et al. Neuroscientist 5(1):48-57, 1999 より改変
診断方法
詳しい診察と複数の検査をおこない、総合的に判断して診断されます。検査には、MRI検査、誘発電位検査、髄液検査などがあります。
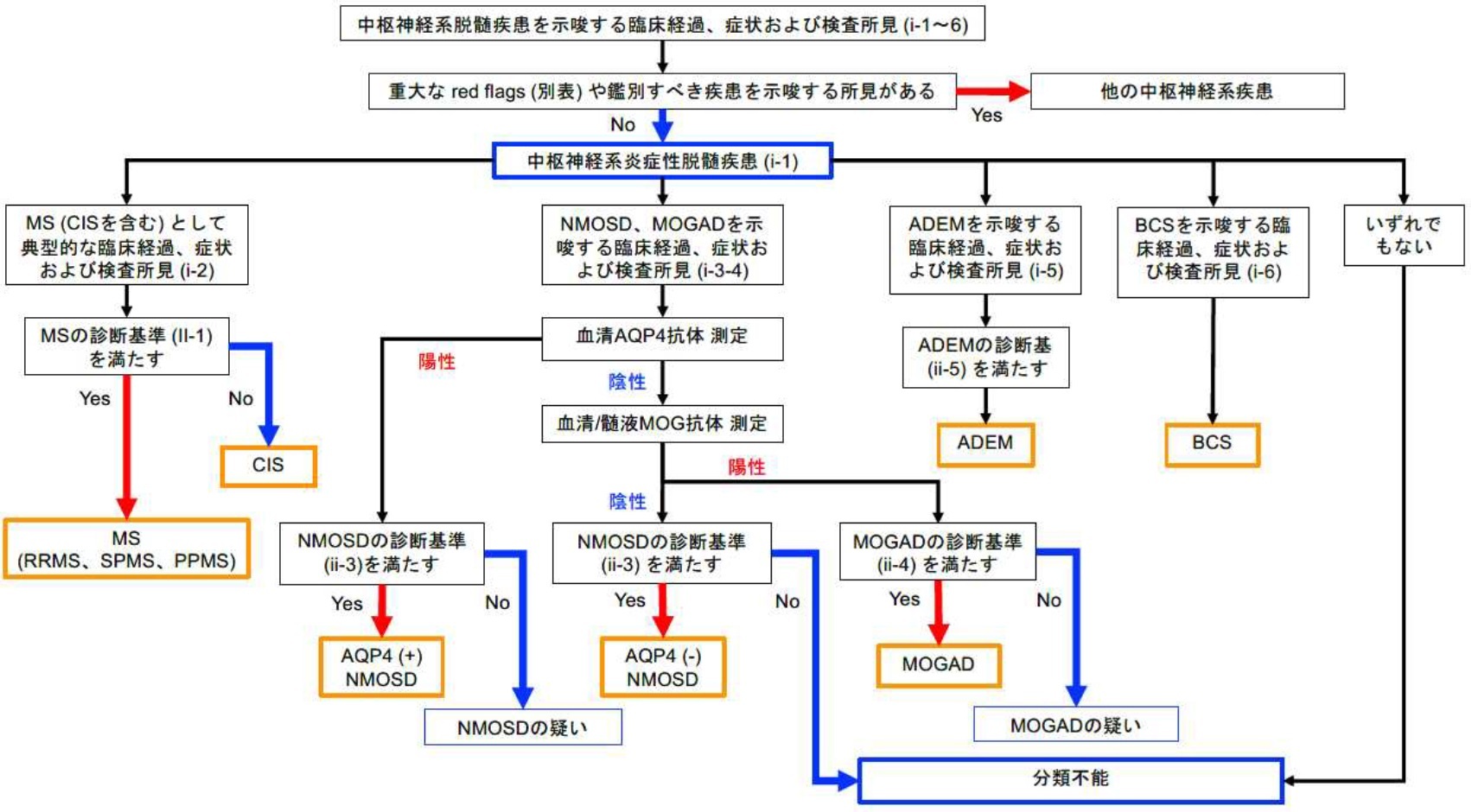
中枢神経系脱髄疾患の診断アルゴリズム
多発性硬化症・視神経脊髄炎スペクトラム障害診療ガイドライン 2023より
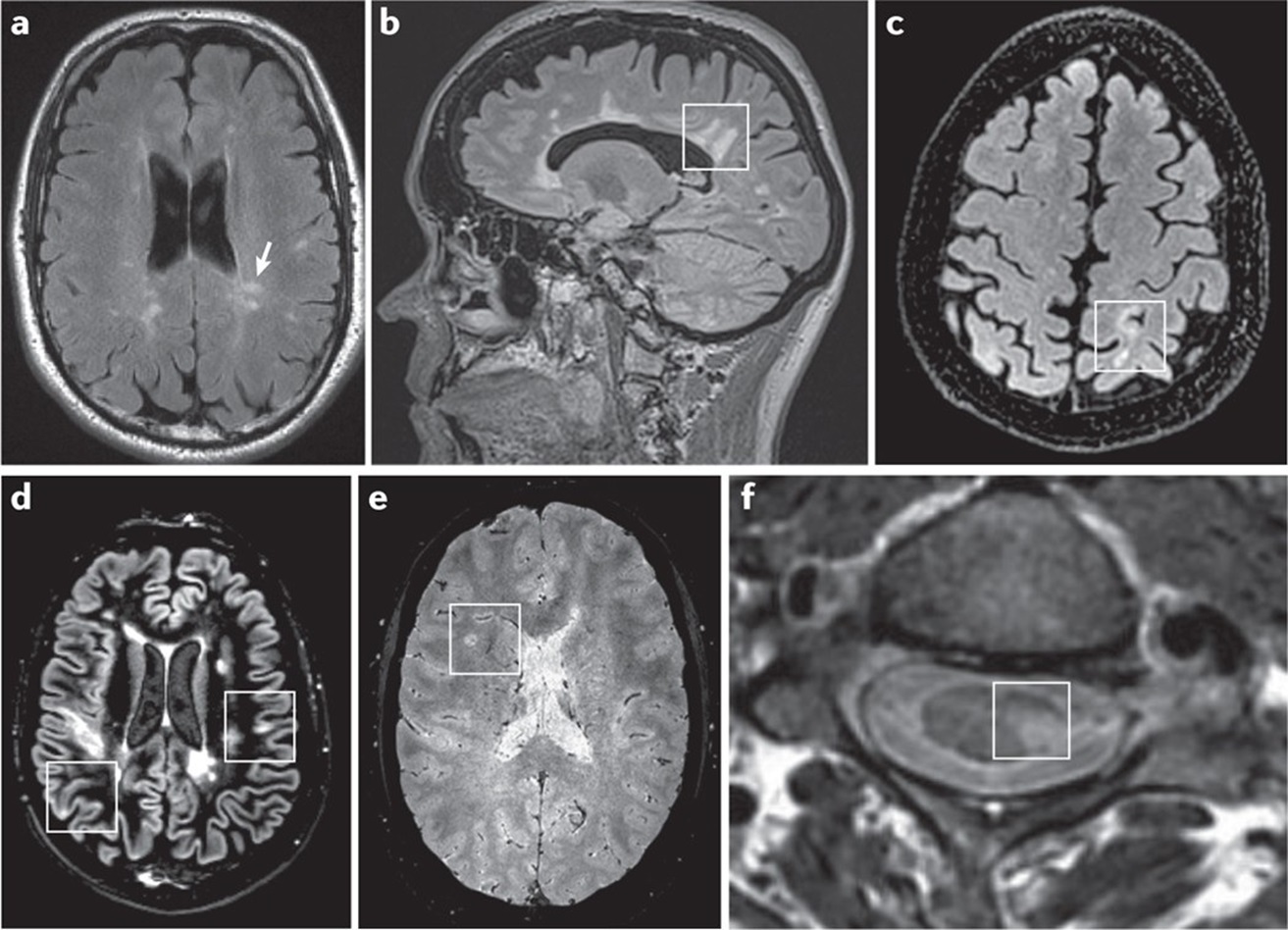
治療方法
急性期治療 = 炎症を鎮めるために副腎皮質ステロイド薬を使った治療が中心
症状が重い場合:血漿交換療法や免疫吸着療法を追加
痛みやしびれ、排尿障害などの症状は、薬である程度軽減することもできます。
再発予防治療 = 最近では,オファツマブ,ナタリズマブなどが使われることが多い
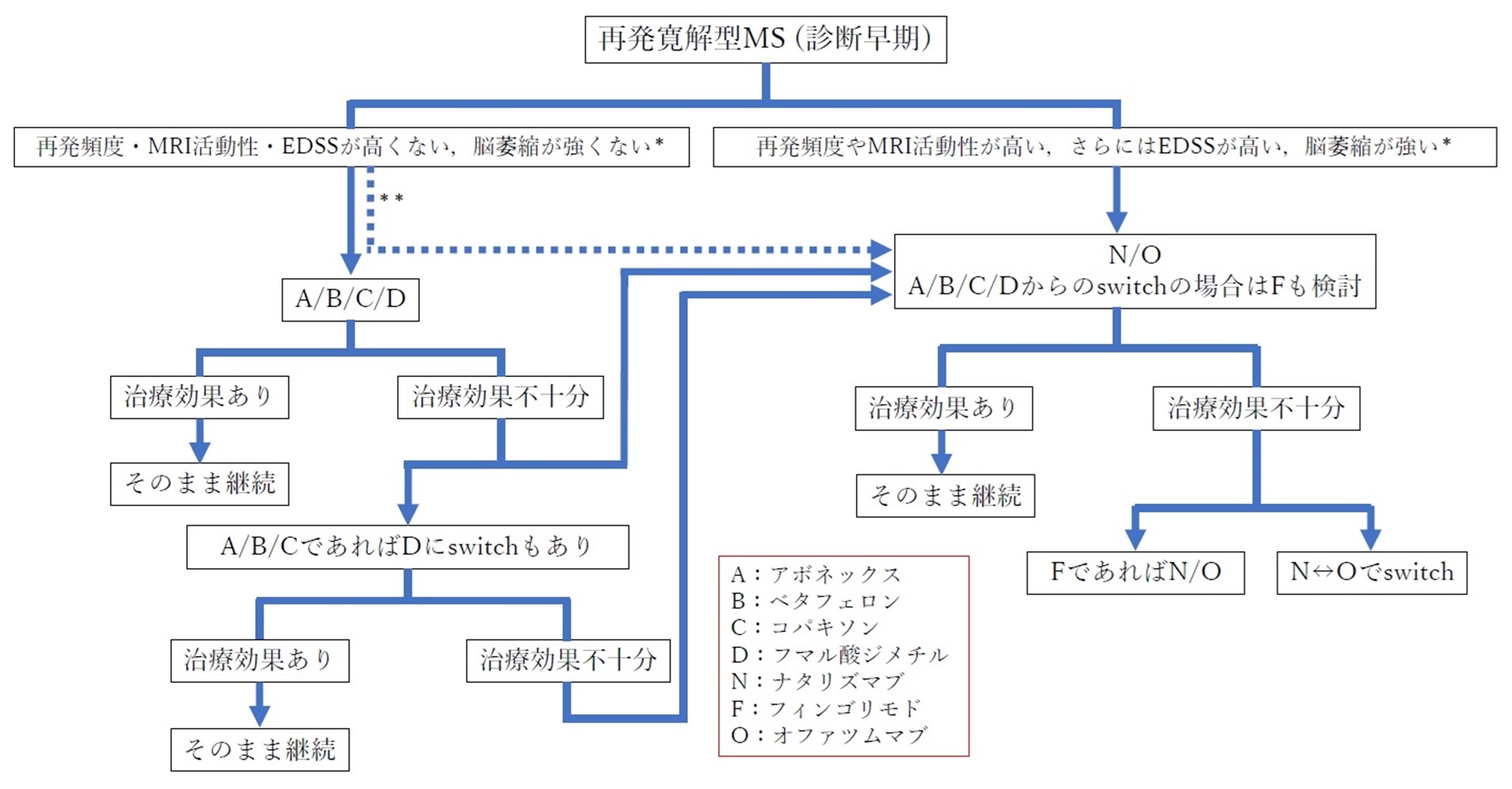
再発寛解型MSの治療アルゴリズム
多発性硬化症・視神経脊髄炎スペクトラム障害診療ガイドライン 2023より
効果不十分→第二,第三選択薬(強い治療効果)に切り替え
オファツマブやナタリズマブなど有効性の高いDMDで開始
◎escalation therapy=疾患抑制効果を発揮する機会を逃す可能性
→有効性の高いDMD から開始
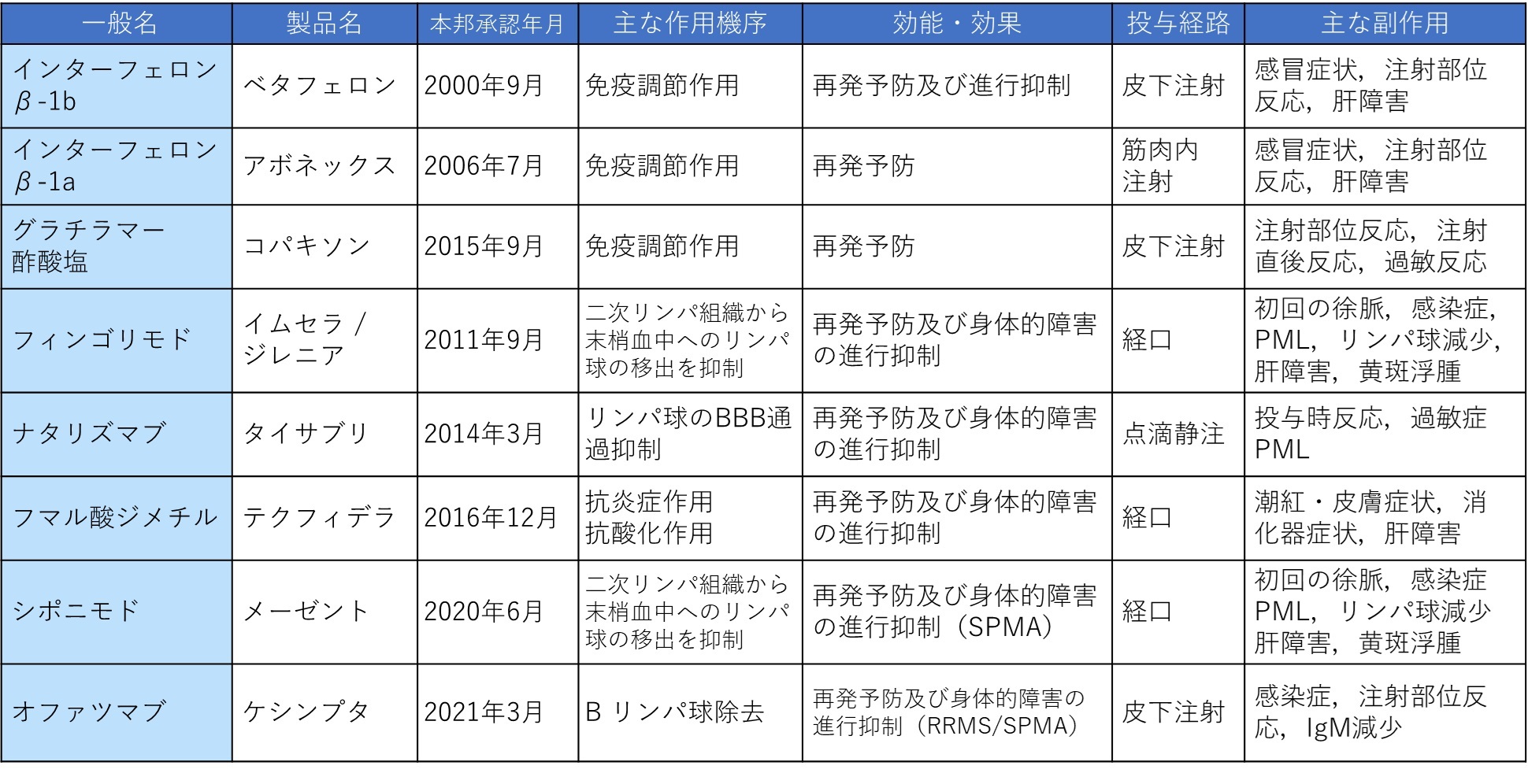
安全性を重視したescalation therapy
→病初期から効果の高い薬剤を選択(induction therapy)
今後の見通し
MSの経過は様々で、誰にも予測できません。何年も安定して普通の生活を送っている人もいれば、年に1回程度悪くなる人、いつの間にか徐々に歩きづらくなっていくような人などがいます。海外の統計では、早期治療によって良い状態をより長く維持できることが示されています。 再発はストレス、風邪、過労、出産などが引き金になることが多いようです。病気が安定している時は、過労がたまらない程度の運動をして、休息を取ることが大切です。
MSの経過は様々で、誰にも予測できません。何年も安定して普通の生活を送っている人もいれば、年に1回程度悪くなる人、いつの間にか徐々に歩きづらくなっていくような人などがいます。海外の統計では、早期治療によって良い状態をより長く維持できることが示されています。 再発はストレス、風邪、過労、出産などが引き金になることが多いようです。病気が安定している時は、過労がたまらない程度の運動をして、休息を取ることが大切です。
視神経脊髄炎スペクトラム障害(NMOSD)について
NMOについて
Neuromyelitis Optica(視神経脊髄炎)を略してNMOといいます。 これまで日本では、病巣が視神経と脊髄に限るMSを「視神経脊髄型MS」としてきましたが、このタイプの大部分がNMOだということがわかりました。 NMOは、重度の視力障害と、長い病巣を持つ脊髄炎、そして血中に「抗アクアポリン4抗体(抗AQP4抗体)」があることが特徴です。MSとは治療法が異なります。
NMOSDに関する診療環境の最近変化
NMOSDとは
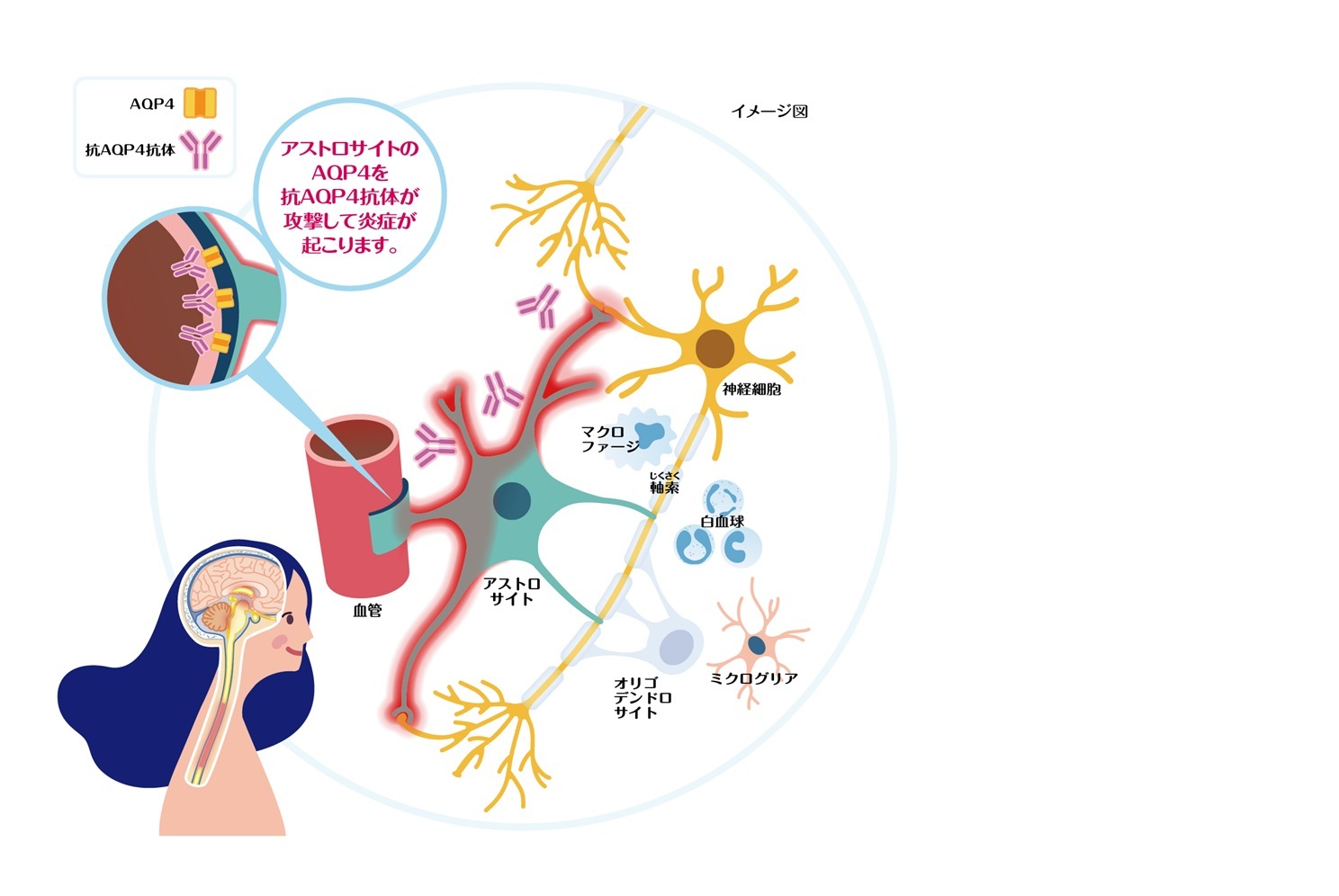
視神経炎と脊髄炎を中核とする中枢神経の自己免疫性疾患
→疾患概念の変化:AQP4 抗体が病態に関与する疾患
【2015年NMOSD国際診断基準】
空間的多発やMRI所見などの条件+他疾患の除外,複数の疾患群で,一部は抗MOG抗体陽性
NMOSDの臨床像
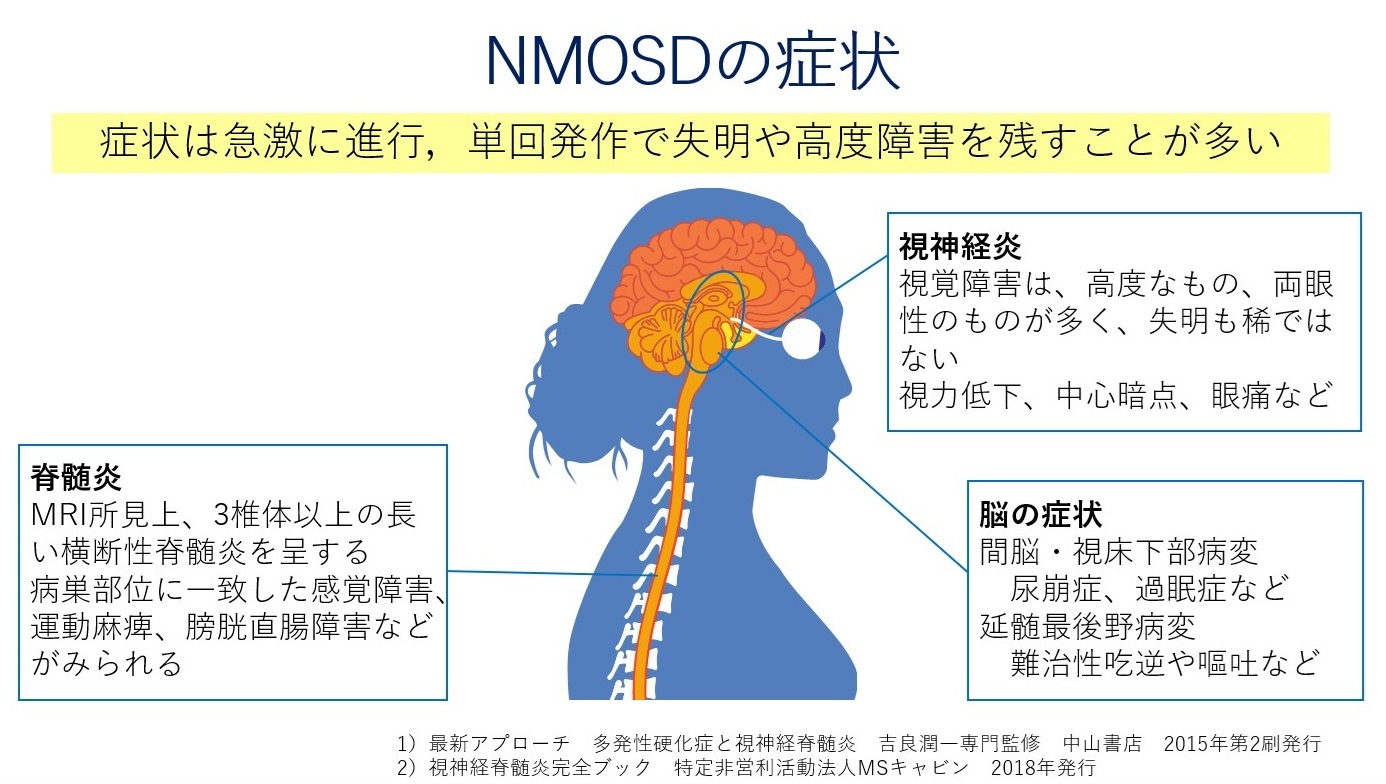
1)視神経炎
| 高度視力低下 | 両側性が多い 急性発症(2~3日以内) 重症 (視力0.1↓~失明) |
| 視野異常 | ・中心暗点 ・両耳側半盲→視交叉病変 ・非調和性同名性半盲→視索病変 ・水平性半盲 |
| 色覚異常 | 色が判りにくい(特に赤と緑) |
| 眼の痛み | 眼を動かすと眼窩深部の自発痛 |
| 羞明 | まぶしい |

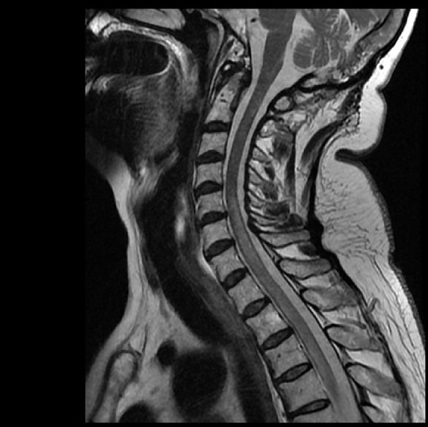
2)脊髄炎
| ・横断性脊髄炎が多い |
| ・重症の運動麻痺, 膀胱直腸障害 感覚障害が多い |
| ・回復期 →有痛性強直性攣縮 疼痛など 難治性感覚障害が多い |
・MRI
| 急性期 | 脊髄中央部に3椎体以上連続する 髄内T2 高信号病変 |
| 慢性期 | 脊髄萎縮 |
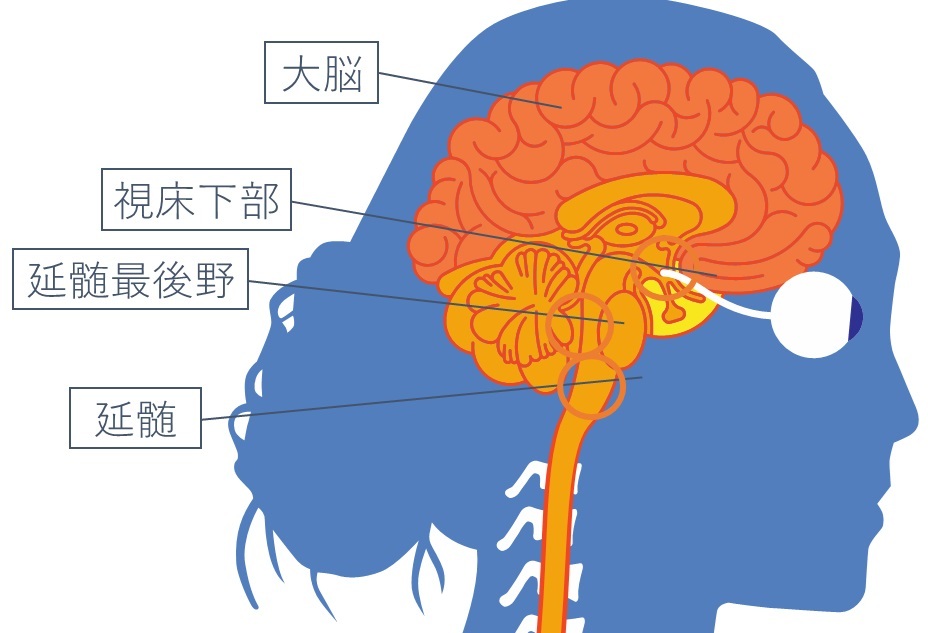
3)脳病変
| 最後野症候群 | ・難治性吃逆:時に数日~数週間持続 ・嘔吐(悪心) |
| 間脳・視床下部病変 | ・過眠(二次性ナルコレプシー) ・抗利尿ホルモン分泌異常症:尿崩症 ・高プロラクチン血症 ・嚥下障害 ・呼吸不全 ・複視 ・構音障害 |
| 大脳病変 | ・意識障害・痙攣 ・片麻痺 ・同名半盲 |
NMOSDの検査所見

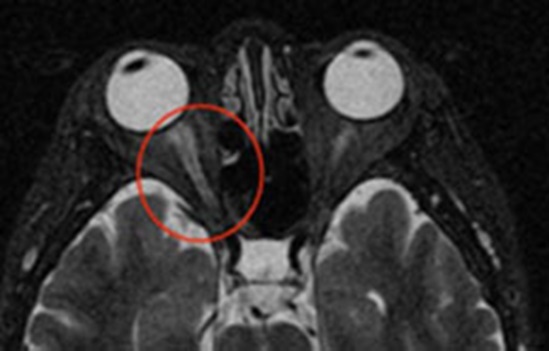
MRI
視神経50%以上のT2高信号病変
造影病変.しばしば視交叉病変
広範な浮腫性の大脳白質病変,長径が3㎝を超える腫瘤様病変など
NMOSDの治療
NMOSDの治療=「急性期治療」「再発予防治療」「対症療法」の3つ
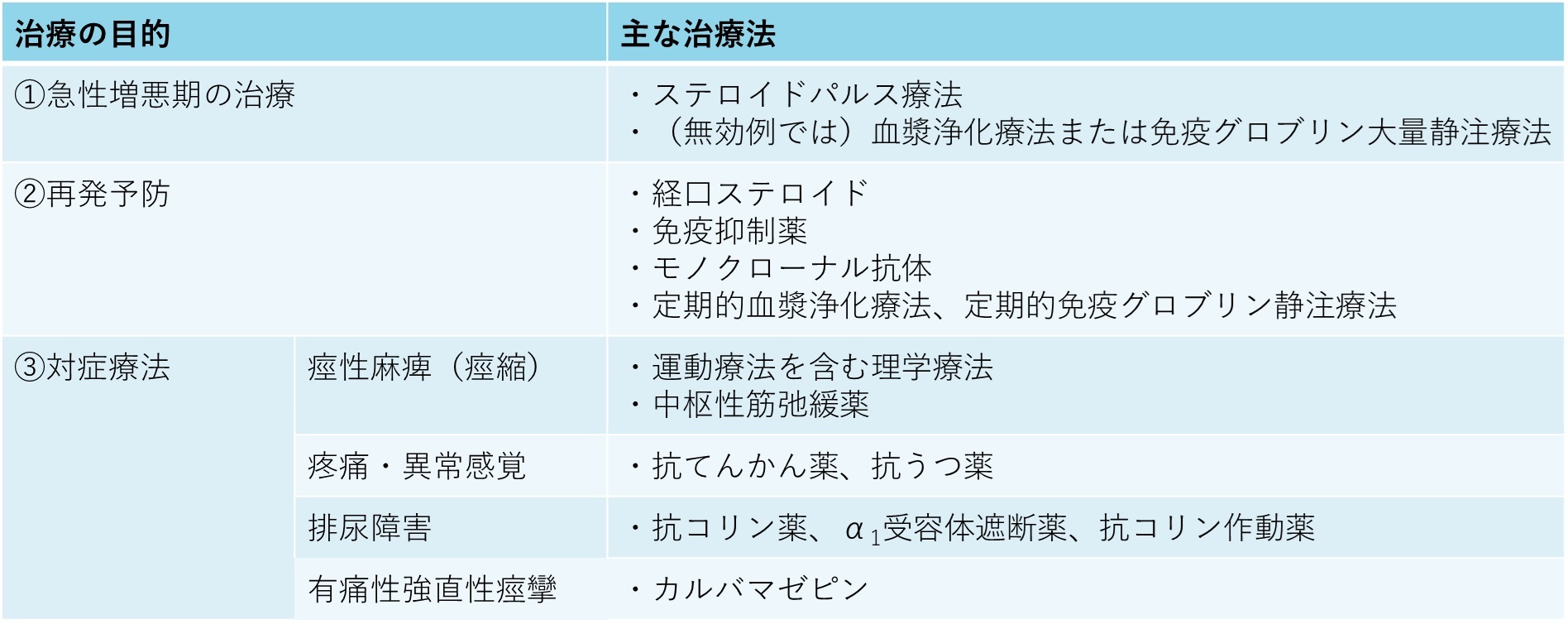
NMOSDの治療=「急性期治療」「再発予防治療」「対症療法」の3つ
MSの疾患修飾薬=NMOSDに無効 or 再発の増加
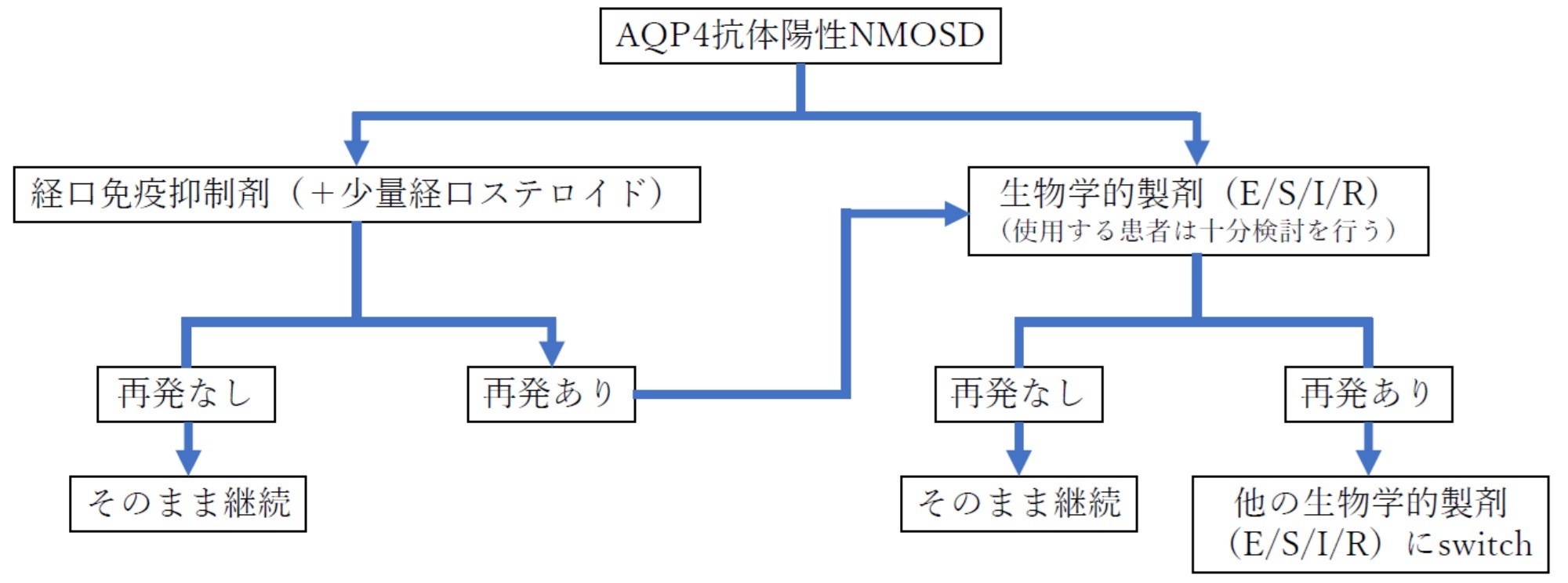
AQP4抗体陽性NMOSDの再発予防治療
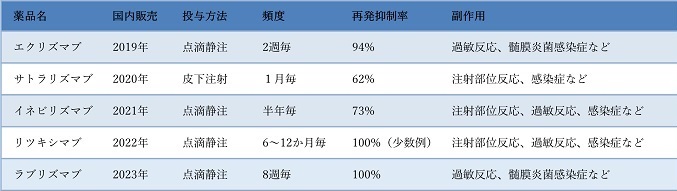
無治療では1年以内の再発が多い
障害度は再発ごとに段階的に悪化
一度の発作で失明や車いす生活になることもある→再発予防が重要
当院では積極的に再発予防治療薬を用いています
多発性硬化症と視神経脊髄炎スペクトラム障害の比較
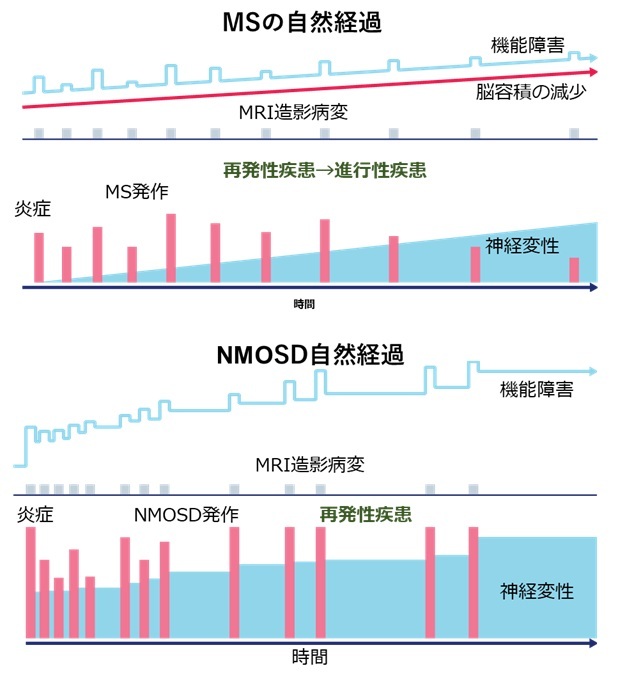
多発性硬化症 (MS) と視神経脊髄炎スペクトラム障害 (NMOSD) の経過
中枢神経系の慢性炎症性脱髄疾患
典型的には再発と寛解を繰り返すことが多い
MSの自然経過:
繰り返す炎症性の再発+神経変性
当初は再発性→進行性疾患に移行
NMOSDの自然経過:
繰り返す炎症性の再発のみ
神経変性は炎症性再発による
Izumi Kawachi et.al. Neurodegeneration in MS and NMO JNNP 2017 88(2):137-145. Fig1より改変
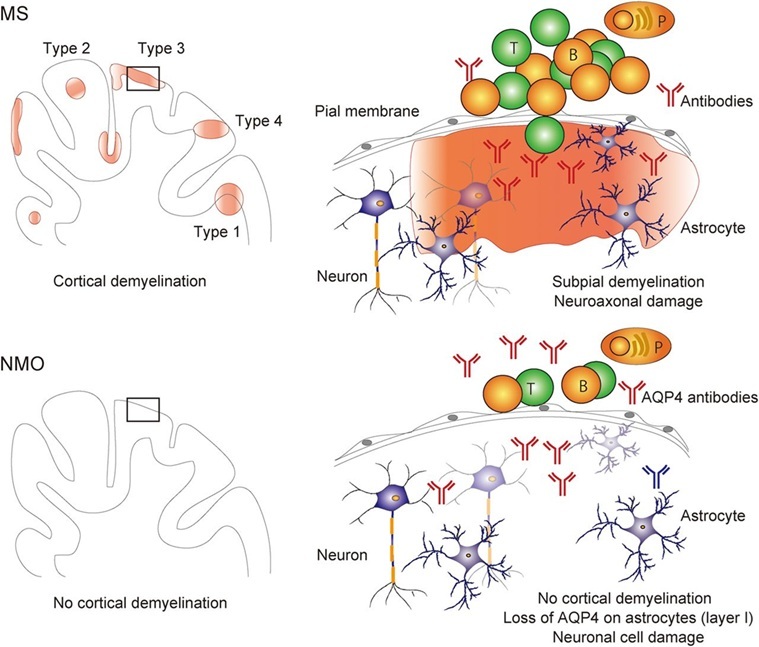
病態=脱髄
神経細胞を保護するグリア細胞が障害→神経細胞の軸索を取り巻くミエリンがはがれる
→神経細胞の機能障害
初期は神経細胞が直接障害されない→通常は可逆的に回復
MS:ミエリンを形成するオリゴデンドログリアが障害
NMOSD:神経細胞の電池ボックスの役割を果たすアストログリアが障害.病態にはアクアポリン4(AQP4)抗体、補体の活性化、血液脳関門の破綻などが関与
Izumi Kawachi et.al. Neurodegeneration in MS and NMO JNNP 2017 88(2):137-145. Fig2



