認知症について
認知症とは
認知症は記憶障害で発症することが多く、
緩徐に進行します。
大脳の神経細胞が年齢よりも少なくなる 病気で、高齢になるにつれて発症しやすくなります。

認知症に気付く日常の変化

- 置き忘れやしまい忘れが目立つ
- 蛇口やガス栓の閉め忘れが目立つ
- 時間や場所の感覚が不確かになる
- ものの名前が出てこなくなる
- 同じことを何度も言う,尋ねる
- 財布やお金、物を盗まれたという
治る認知症と治らない認知症の区別が重要

治る認知症 → 2次性認知症
治らない認知症 → 1次性認知症
2次性認知症の原因は多くの病気:
うつ病や水頭症、硬膜下血腫、内分泌や腎臓・肝臓の病気など
1次性認知症:アルツハイマー型認知症、レヴィー小体型認知症、前頭葉型認知症など
これらを鑑別し、適切な治療を行い、介護の方法を説明します。
物忘れを主訴として来院される患者様へ
物忘れ外来について
物忘れを主訴に来院される方は、電話予約をお願いします。
家族など日常生活の状況がよくわかる方と来院してください。
日常生活の様子を時間を追って箇条書きにして持参していただけると助かります。
最初におかしいなと思った時期と具体的な症状は何でしょうか?
現在困っている症状はどのような言動でしょうか?
最初に15-30分 家族の方から状況を伺います。
診察後、頭部CTなどの画像検査を行い、簡易高次脳機能検査を行います。
胸部レントゲンや心電図、血液検査を行う場合もあります。
総合病院で頭部MRIやSPECT、詳細な高次脳機能検査などを予約する場合もあります。
検査終了後、本人と家族に診断結果と病気の仕組み、今後の対応方法など説明します。

認知症となる主な病気
アルツハイマー型認知症
- 認知症をきたす疾患の中で一番多い
- 脳の神経細胞が減少→脳の萎縮→知能低下
- 初期の症状は,徐々に始まり,ゆっくり進行するもの忘れ
- 古い記憶は保存,最近の出来事を覚えることができない
→同じことを何度も何度も聞きかえす、物の置き忘れなどが増加 - 初期には運動麻痺や歩行障害、失禁などの症状は無い
- 頭部CTやMRIでは,正常かやや脳萎縮が強い程度
- 大脳皮質連合野・海馬にβアミロイドの蓄積
→タウ蛋白の蓄積,神経細胞のネットワークの破壊
| 診断のポイント |
|---|
| ①潜行性に発症し,緩徐に進行 |
| ②近時記憶障害で発症することが多い |
| ③進行→+見当識障害,遂行機能障害,視空間障害 |
| ④アパシーやうつ症状などの精神症状 病識の低下,取り繕い反応など特徴的な対人行動 |
| ⑤初老期発症例→失語症状や視空間障害,遂行機能障害など 記憶以外の認知機能障害が前景に立つことある |
| ⑥病初期から著明な局所神経症候を認めることはまれ |
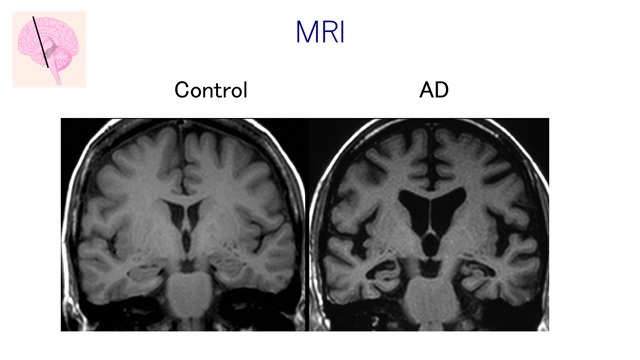
CT/MRI:内側側頭葉,特に海馬の萎縮
・MRI
を用いた側頭葉内側の萎縮による
AD/健常者の鑑別:感度85%,特異度88%
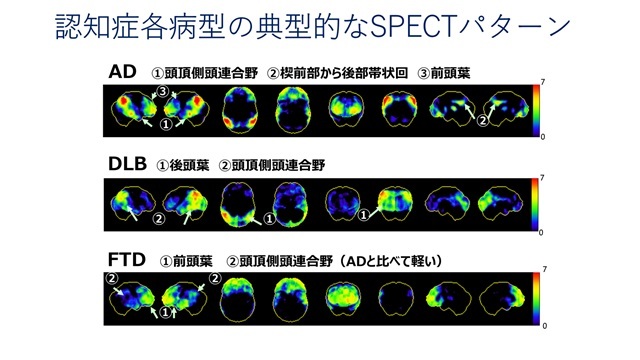
SPECT:側頭・頭頂葉・帯状回後部の血流低下
・AD/健常者の鑑別:感度76%,特異度85%
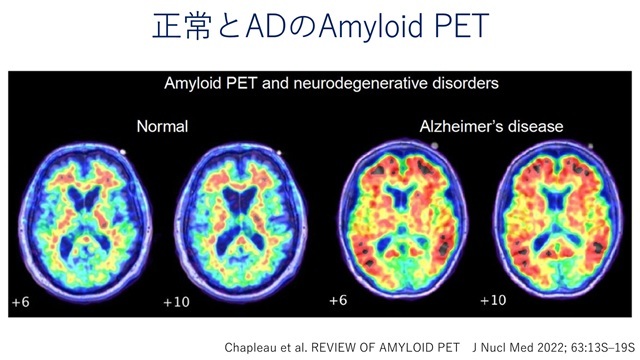
アミロイドPET:
前頭葉,後部帯状回,楔前部のアミロイド蓄積

アルツハイマー病の脳=老人斑,神経原線維変化,神経細胞死(脳萎縮)の3つの特徴的な病理変化が起こる
・アミロイドβの凝集・沈着→老人斑
・タウのリン酸化→凝集・蓄積→神経原線維変化
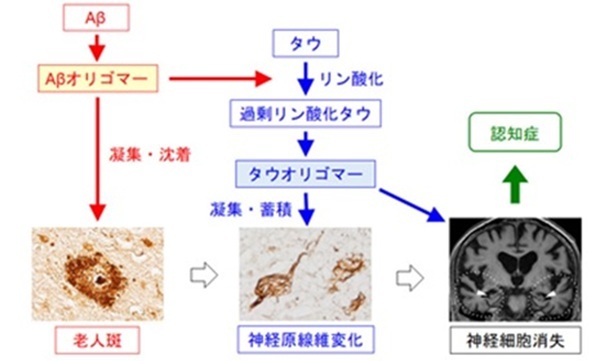
アルツハイマー病の病理変化の順序
老人斑→神経原線維変化→脳萎縮(神経細胞死)→認知症
老人斑形成~神経原線維変化出現 約10年
認知症発症まで 20年以上
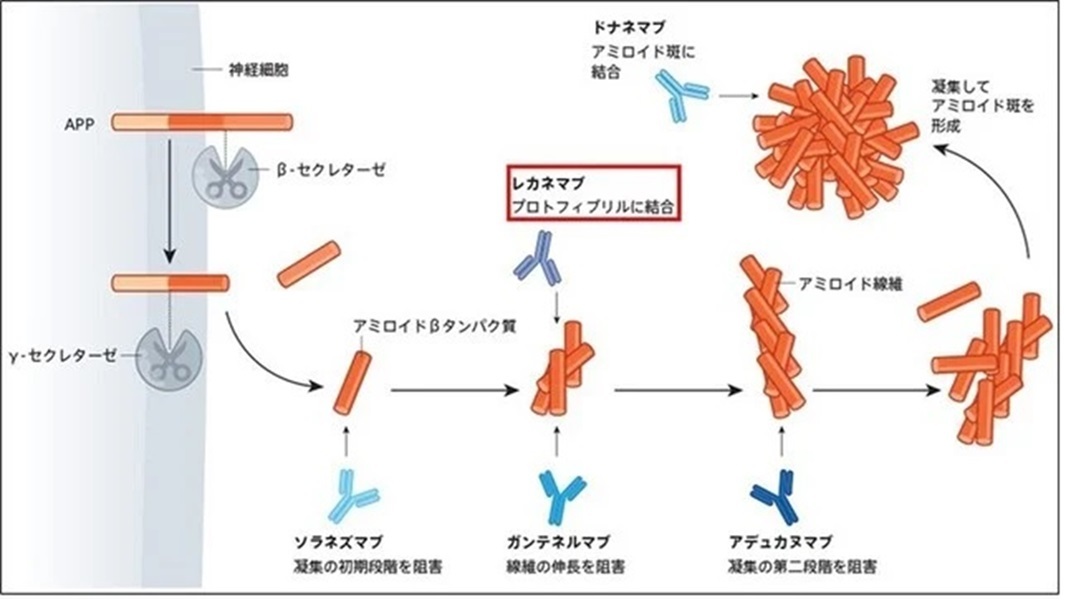
Aβ凝集と抗アミロイドβ抗体薬
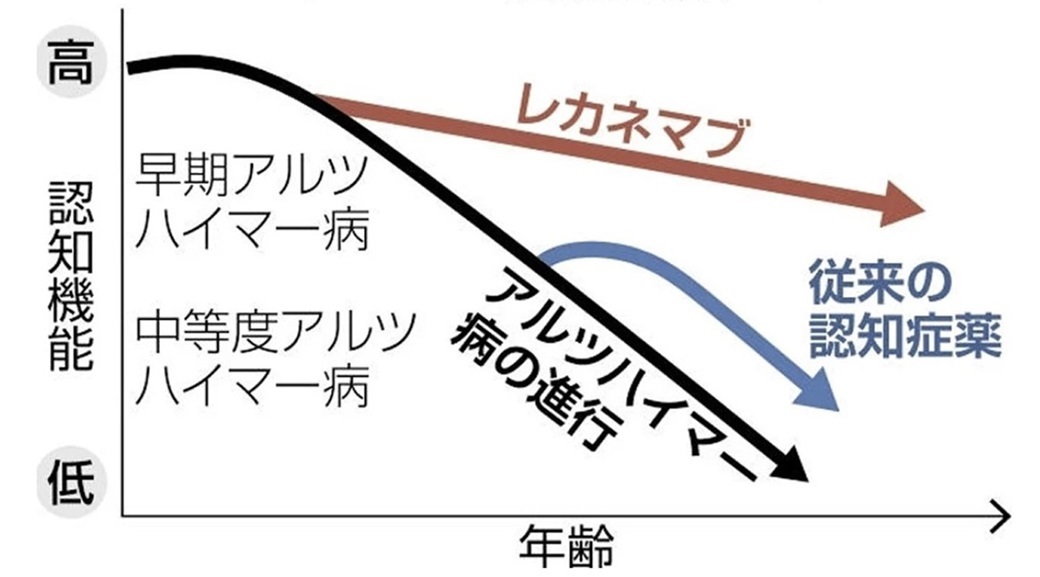
抗アミロイドβ抗体薬と従来の認知症薬との比較
細胞脱落の原因となる物質の除去
→認知機能障害の進行抑制
レビー小体型認知症
1)認知機能の変動
時間や場所、周囲の状況に対する認識や会話時の理解力など、悪い時と良い時の差が大きい
2)幻視、視覚認知障害
実際には存在しないものが見えるという症状。人や子供が見えると言われることが多い。幻視は夜間に増加。 家族を偽物だと思うこともある
3)パーキンソン症状
パーキンソン病の運動症状を参照
- 初期には認知機能低下を伴わないこともある。短期記憶障害はアルツハイマー病 よりも軽度のことが多い
- レム睡眠行動異常症(RBD)=筋緊張の抑制が障害されるため、夢を見ながら夢のなかの行動を実行する
- 抗精神病薬など脳に作用する薬に対する過敏性。特に抗コリン作用のある薬剤で 悪化しやすい。
- 高度の自律神経障害(起立性低血圧、尿失禁、便秘、発汗過多、体温調節障害 など)を伴うこともある
- 幻視以外の幻覚,妄想,うつ症状を伴うことも多い
- 繰り返す転倒・失神 一過性で原因不明の意識障害
幻視が強く出るタイプや、パーキンソン症状が目立つタイプなど、人によって症状の出方や進行の速さに差が大きい。


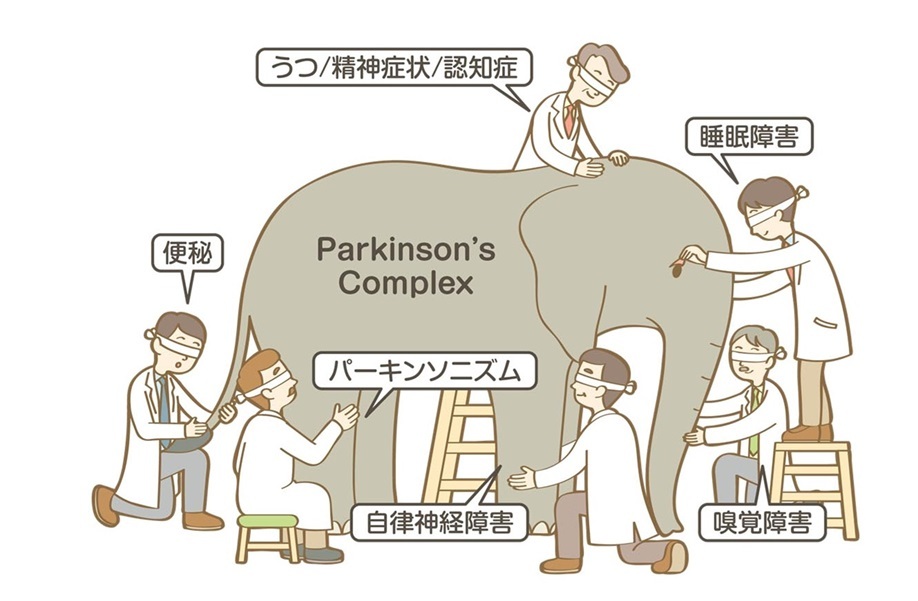
Parkinson's Complex=レビー小体病の症状
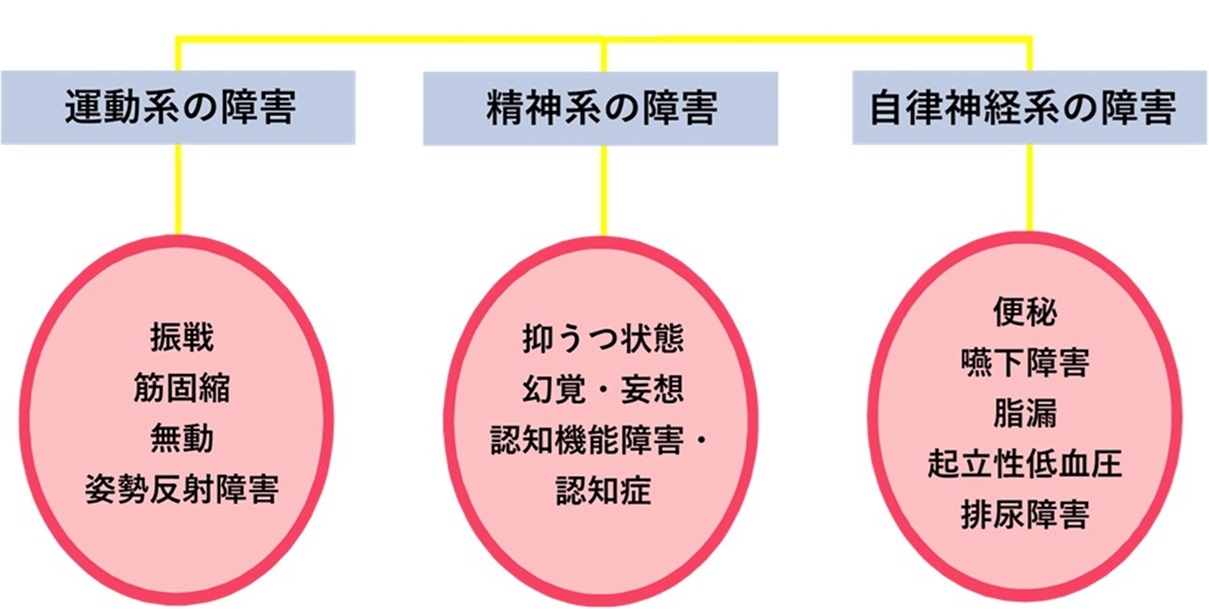
・運動症状=パーキンソニズム=振戦・固縮・寡動・歩行障害など
・非運動症状=精神系:うつ・精神症状・幻視・認知症
自律神経系:便秘・立ちくらみなど
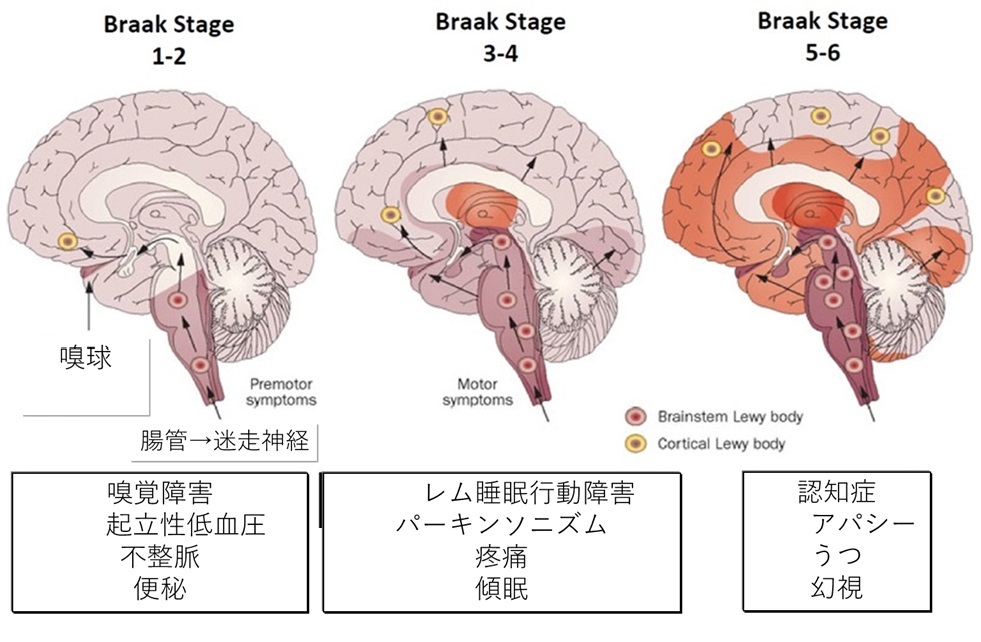
レビー小体の経時的発現状況
Dual-hit
仮説
1)嗅球→扁桃核→大脳皮質→ 黒質
2)大腸→迷走神経→尾部脳幹→黒質→扁桃核→大脳皮質
部位と症状
•嗅球 →嗅覚障害
•大腸 →便秘
•迷走神経背側核→便秘・起立性低血圧
声帯・心臓・胃腸・消化腺の運動・分泌を支配
•青班核 →レム睡眠障害・選択的注意・姿勢制御
•黒質 →PD運動症状
•大脳皮質 →認知機能低下
•大脳皮質(後頭葉)→幻視
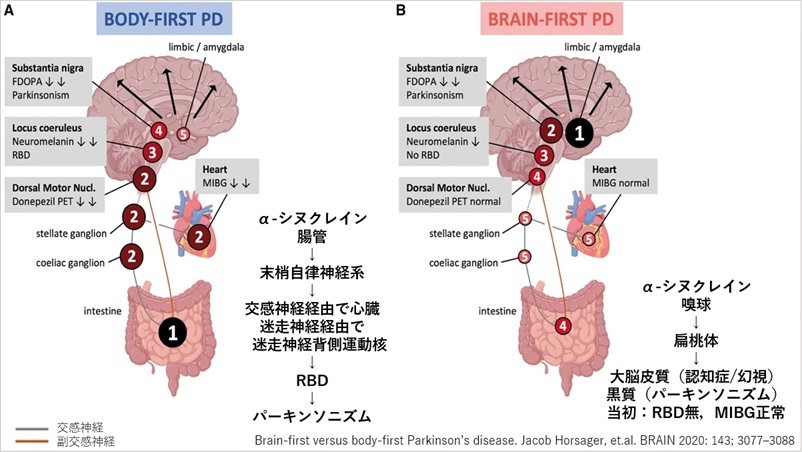
レビー小体病の身体優先サブタイプと脳優先サブタイプ
レビー小体(αシヌクレイン)の伸展ルート
(A)身体先行型=パーキンソン病
腸管→末梢自律神経系→交感神経経由で心臓/迷走神経経由で迷走神経背側運動核→RBD
→ 脳幹・黒質(パーキンソニズム)
発症時 RBDあり,MIBG心低下
(B) 脳先行型=レビー小体型認知症
嗅球→扁桃体→大脳皮質(認知機能低下/幻視)脳幹・黒質(パーキンソニズム)
発症時 RBDなし,MIBG心正常

両者はまったく別々の病気ではない.特に高齢になると両者を合併することが多い
高齢のレビー小体型認知症:AD病理を合併.アルツハイマー型認知症の特徴が増大
長期間の経過観察→アルツハイマー型認知症の特徴に加えて,
レビー小体型認知症の特徴が強くなることもある
逆も少なくない
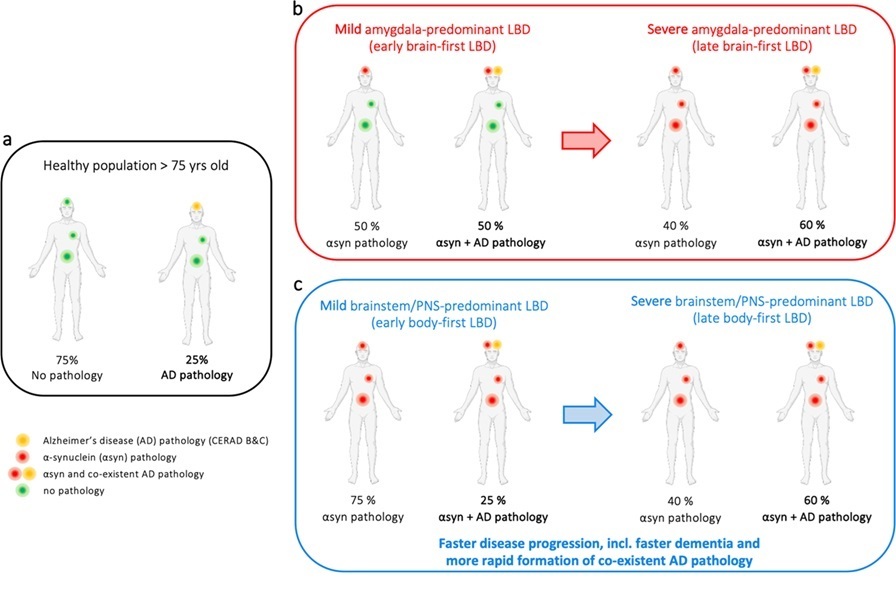
アルツハイマー病理とLBD(レビー小体病)
a 高齢者ではAD病理併発が多い
b 早期brain-first LBDではAD合併が多い.後期でさらに増加
c 早期body-first LBDではAD合併は年齢相応.後期でbrain-firstと同レベル
◎レビー病理がAD病変を促進
DLBの薬物治療の原則
・できるだけシンプルな処方
・抗認知症薬 : ドネペジル中心
・抗パーキンソン病薬: レボドパ合剤
・アセチルコリンを抑制する薬剤は避ける
・特に三環系抗うつ薬,ベンゾジアセピン系,抗コリン薬,抗コリン系の頻尿治療薬,第一世代H1阻害剤など
・抗精神病薬は寝たきり覚悟
・抗不安薬・睡眠薬・抗うつ剤もできるだけ避ける
・最小限の生活習慣病に対する薬剤
・原則、降圧剤と糖尿病治療薬のみ
DLBの薬物治療の問題点
・症状の変動が大きく,不定愁訴が多い
・西洋薬に過敏に反応しやすい.時に悪化する
・自律神経障害が高度
・嚥下障害,便秘,排尿障害,起立性低血圧,発汗障害,
多彩な疼痛など
・原因不明の意識消失発作
・自律神経障害+うつ状態→多彩な愁訴
=西洋医学では病気ではない
◎自覚症状と証に基づき漢方薬を処方
→苦痛と共にある患者をサポート
→様々な症状に対して漢方治療が原則
前頭側頭葉型認知症
- 前頭側頭葉変性症(frontotemporal lobar degeneration)ということもある
- 一次性認知症の約1割を占める
- アルツハイマー病に比べ発症が若いことが多い
- 初期にはもの忘れは軽度
- 人格変化が中心で,自己中心的,短絡的な行動,意欲低下,だらしない行動が多い
→精神科疾患のようにみえることも多い - 食事の好みの変化(甘いものや大量飲酒),繰り返し行動,言語障害(漢字が書けない,読めない)なども出現
- 脳CT・MRIでは前頭葉・側頭葉の萎縮 脳血流検査では前頭葉や側頭葉で血流低下

脳血管性認知症
→神経細胞に酸素や栄養が供給されない
→神経細胞死,神経ネットワークの破壊
→意欲低下、複雑な作業が困難、自発性低下など
◎症状が突然出現し,階段状に悪化
- 障害部位により症状は異なる
- 脳血流の変動→症状の変動が激しいことが多い
- 「まだら認知症」=影響を受ける脳の部位が限定 →できることとできないことがはっきりしている

もし、認知症になってしまったら・・・・・
一般的には、社会資源を最大限活用し、できるだけ在宅を維持することが望ましいです。
介護保険を活用し、デイサービス、デイケア、ヘルパーなどを利用します。
そして、日常生活の習慣を出来るだけ変化させないことが大切です。
新しいことが記憶できないので、環境の変化に対応できません。
毎日同じことを繰り返すことにより、学習させることが重要です。
基本的にはそのまま受け入れるしかありません。
訂正、否定、叱責、説得などは避けてください。
症状が悪化した場合には、速やかに受診してください。





